Artigos
Adaptações hormonais induzidas pela perda de peso
Toda perda de peso invariavelmente induzirá uma resposta adaptativa pelo organismo numa tentativa de “frear o processo” e assim evitar uma possível redução dos estoques energéticos, fundamentais para a sobrevivência da espécie.
Nesse sentido, ocorre tanto uma redução do metabolismo quanto um aumento do apetite proporcionalmente à perda de peso. Estima-se que para cada kg de peso perdido, ocorra uma redução de 20 a 30 kcal/dia no metabolismo e um aumento no apetite de aproximadamente 100 kcal/dia em relação ao início do tratamento.
Sem falar que é necessário um esforço constante do paciente para evitar excessos na ingestão alimentar em decorrência do aumento da vontade por alimentos mais calóricos, ricos em açucares e gordura.
Em 2016, foi publicado um estudo que acompanhou os participantes do programa americano para perda de peso “The Biggest Loser” mostrando que, após 6 anos de uma perda de peso inicial significativa, houve uma recuperação de boa parte deste peso com persistência das adaptações metabólicas (redução do metabolismo) apesar da recidiva do peso.
Esses resultados reforçam o entendimento de que a obesidade é uma doença crônica, assim como diabetes ou hipertensão, necessitando, portanto, de acompanhamento profissional no longo prazo!
Todos os esforços iniciais necessários para obtenção de resultados devem ser ativamente mantidos durante a fase de manutenção de um menor peso!
Dra Milene Moehlecke
Endocrinologista e Metabologista
CRM-RS 33068 RQE 25181
Referências:
- Relative changes in resting energy expenditure during weight loss: a systematic review. Obesity Reviews (2010) 11, 531–547.
- Obesity (Silver Spring). 2016 August ; 24(8): 1612–1619.
Consumo de café e o fígado
Doença hepática gordurosa não alcoólica, popularmente conhecida como "gordura no fígado", representa a doença hepática mais comum no mundo.
Aproximadamente 25% da população apresenta esta condição, podendo chegar a 50% em pacientes com diabetes tipo 2 e a 90% naqueles com obesidade. Pacientes com doença hepática gordurosa não alcoólica estão em maior risco de progressão para as formas graves da doença e também o câncer de fígado.
Seu surgimento está intimamente relacionado a um padrão de dieta ocidental, representada pelo consumo de alimentos pobres em fibras e ricos em carboidratos refinados, ultraprocessados, laticínios integrais, refrigerantes e carne vermelha.
Por outro lado, a adoção da dieta Mediterrânea, que consiste no consumo regular de frutas e vegetais, grãos, carboidratos integrais, oleaginosas, azeite de oliva e peixe tem mostrado efeito protetor sobre todos os estágios da doença hepática gordurosa não alcoólica, incluindo redução do risco de cirrose e câncer de fígado.
Além da adoção da dieta Mediterrânea, diversos estudos têm demonstrado que o consumo de café filtrado (e não o espresso) também apresenta efeito hepato-protetor! Essa diferença entre o benefício visto com café filtrado mas não com o espresso provavelmente decorra do fato de o café espresso conter maior quantidade de sacarose, um açúcar que é quebrado em glicose e frutose, sendo a frutose em excesso associada à fibrose hepática.
Interessante também que outras bebidas cafeinadas, como chá verde ou preto, não demonstraram o mesmo benefício visto com o café. É provável que os mais de 100 compostos presentes no café atuem em sinergismo para fornecer estes benefícios descritos sobre o fígado!
Portanto, o consumo regular de 2 a 3 xícaras de café filtrado por dia deve ser encorajado em pacientes em risco de ou já com doença hepática instalada!!
Dra Milene Moehlecke
Endocrinologista e Metabologista
CRM-RS 33068 RQE 25181
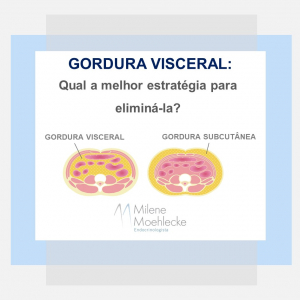
Qual a melhor estratégia para eliminar a gordura visceral?
O acúmulo da gordura corporal ocorre em diferentes lugares, promovendo riscos distintos à saúde.
A gordura visceral está localizada entre os órgãos da cavidade abdominal. Os homens tendem a ter mais este tipo de gordura.
Já a gordura subcutânea é aquela mais superficial, que recobre a musculatura abdominal, quadril e coxas. As mulheres em idade reprodutiva têm mais tendência a esse desse tipo de gordura devido ao hormônio estrogênio. Após a menopausa o acúmulo de gordura visceral se intensifica.
As complicações metabólicas associadas ao excesso de peso, tais como doenças cardiovasculares, diabetes tipo 2, hipertensão e síndrome metabólica, estão intimamente relacionadas à quantidade de gordura visceral!!
E qual a melhor estratégia para eliminá-la?
A perda de peso obtida com a combinação de dieta mais atividade física diminui a gordura visceral mais rapidamente e em maior proporção em relação à gordura subcutânea.
Quando avaliados separadamente, uma perda de 5% do peso através de dieta reduz a gordura visceral em 13%, enquanto com exercício a perda alcança 21%!
O exercício é capaz de induzir uma redução clinicamente relevante da gordura visceral mesmo em indivíduos que não apresentam perda de peso, promovendo redução do risco cardiovascular e melhora dos parâmetros metabólicos independente da perda de peso!
Já pacientes que realizam apenas dieta para perda de peso perdem mais massa magra e menor percentual de gordura visceral enquanto aqueles que aliam o exercício à dieta apresentam uma menor perda de massa muscular e maior perda de gordura visceral.
E aí, gostou da notícia?! Que tal aproveitar o final do ano para repensar as suas prioridades e incluir uma atividade física prazerosa na sua rotina?
Dra Milene Moehlecke
Endocrinologista e Metabologista
CRM-RS 33068 RQE 25181
Obes Rev. 2016 Aug;17(8):664-90.
Você sabia que dormir mal pode contribuir para o ganho de peso?
Tanto quanto a epidemia de obesidade, tem crescido o número de indivíduos referindo dormir menos do que o desejado. De acordo com uma pesquisa nacional, cerca de 60% dos brasileiros dormem entre 4 a 6 horas e 75% reconhecem que estão dormindo pouco. Apesar de variações na definição, considera-se adequado para adultos uma média de 7 a 8 horas de sono por dia.
E qual a relação entre o sono e o peso?
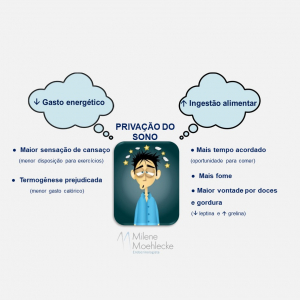
Indivíduos que dormem pouco apresentam aumento da fome e da vontade por alimentos mais calóricos, como aqueles ricos em açúcares e gordura, em decorrência da redução dos níveis de leptina (hormônio que contribui para a saciedade) e aumento dos níveis de grelina (hormônio responsável por aumentar o apetite).
Além disso, centros de recompensa cerebrais são ativados quando dormimos pouco, fazendo com que tenhamos mais prazer quando em contato com determinado alimento e, consequentemente, menor controle sobre a ingestão alimentar.
Permanecer mais tempo acordado facilita a busca pelo alimento, o que também contribui para o aumento da ingestão calórica.
Ainda, dormir pouco bem como ter um sono fragmentado, com vários despertares noturnos, aumenta a sensação de cansaço e indisposição, reduzindo a probabilidade de o indivíduo engajar-se em atividades que aumentem o gasto calórico, como o exercício físico programado e as atividades de lazer.
Por fim, a privação crônica de sono leva à redução da produção de melatonina, hormônio que participa da síntese e ação da insulina, predispondo indivíduos suscetíveis a um maior risco de diabetes, ganho de peso e doenças cardiovasculares.
Dra Milene Moehlecke
Endocrinologista e Metabologista
CRM-RS 33068 RQE 25181
Referência
Obes Rev. 2017 Feb;18 Suppl 1:34-39
Metformina para perda de peso em pacientes sem diabetes – o que dizem as evidências?
Para pacientes com sobrepeso (IMC ≥27 kg/m²) e doenças associadas ou para aqueles com obesidade (IMC ≥30 kg/m²), as opções atualmente disponíveis para perda de peso são: liraglutida (Saxenda®), sibutramina e orlistate.
A metformina é uma medicação classicamente usada para o tratamento do diabetes tipo 2. Nestes pacientes, além do seu efeito antidiabético, alguns pacientes podem apresentar uma perda de peso discreta.
Os estudos que avaliaram o efeito da metformina sob a perda de peso como desfecho principal em pacientes SEM DIABETES mostraram resultados nulos ou reduções pouco expressivas de peso, com perdas variando entre 0,5 até 2 kg em relação ao placebo.
Por isso, a prescrição de metformina como agente primário para perda de peso não foi aprovada pela agência americana reguladora de medicamentos (FDA, Food and Drug Administration). Da mesma forma, as principais sociedades mundiais, Endocrine Society e American Association of Clinical Endocrinologists, assim como a ANVISA não recomendam o uso de metformina como monoterapia para pacientes com obesidade sem complicações metabólicas, uma vez que seu uso para indivíduos sem resistência à ação da insulina está associado a uma perda inferior a 5% do peso!
A terapia com metformina pode ser uma opção razoável para indivíduos com pré-diabetes, uma condição associada a maior risco de evolução para o diabetes, que não responderam satisfatoriamente a outras intervenções para perda de peso!
Por fim, a prescrição de medicamentos não aprovados para tratamento da obesidade com vistas ao emagrecimento (uso off-label) deve ser sempre individualizada, realizada por médicos com experiência no manejo da doença, mediante consentimento do paciente.
Mudanças na composição corporal durante a perda de peso
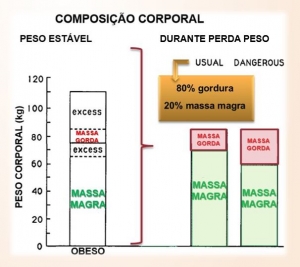
Indivíduos com obesidade apresentam tanto um excesso de tecido adiposo (massa de gordura) quanto de massa muscular em relação àqueles com peso normal, como exposto na figura acima.
Portanto, durante o processo de emagrecimento, é esperado que ocorra uma perda de ambos, gordura e músculo.
Entretanto, perda de grandes quantidades de massa muscular em relação à de gordura podem comprometer a manutenção do novo peso tendo em vista a íntima relação do músculo com o metabolismo basal, principal componente do gasto calórico diário.
Dessa forma, a proporção considerada adequada durante a fase de emagrecimento é de 70 a 80% da perda de peso como gordura e 20 a 30% como massa muscular.
A realização de uma dieta restritiva isoladamente pode acentuar essa perda de massa muscular, comprometendo a manutenção dos resultados no médio e longo prazo.
Já uma dieta hipocalórica com uma ingestão adequada, mas não excessiva, de proteína combinada à realização regular de exercícios, sobretudo os de força como a musculação, contribuem para a maior preservação da massa muscular, além de melhorar a força durante esta fase de perda de peso!!
Referência
Adv Nutr 2017;8:511–9
Pré-requisitos de um médico para tratar obesidade
É de conhecimento geral que a obesidade é uma doença complexa que se manifesta em indivíduos geneticamente predispostos expostos a fatores ambientais, dentre os quais destacam-se uma alimentação nutricionalmente desequilibrada associada a hábitos de vida sedentários.
De caráter crônico com tendência a recidivas ao longo do tempo, a obesidade ainda hoje apresenta muitas lacunas no conhecimento em relação ao seu surgimento, história natural e tratamento.
Por isso, os indivíduos acometidos, infelizmente, sofrem tanto pela doença em si e todas as complicações associadas ao excesso de adiposidade como também pelos estigmas e preconceitos vinculados à obesidade.
Dessa forma, o médico que se propõe a atender pacientes com esta doença deve ter ética e conhecimento aprofundado sobre a sua patogênese para que não iluda o paciente com falsas promessas do tipo: “cura da obesidade”, “método infalível”.
O médico deve ter conhecimento adequado sobre os princípios da dietoterapia para que não seja ludibriado pelos modismos do momento.
Deve conhecer o mecanismo de ação, o efeito esperado e também os indesejáveis com os fármacos disponíveis para tratamento da obesidade.
Deve igualmente ter tempo suficiente para ouvir todos os anseios, dificuldades e expectativas do paciente em relação à sua doença e ao seu tratamento.
O médico, por fim, deve ter, acima de tudo, respeito e empatia pelo doente que muitas vezes chega à consulta desacreditado no tratamento, cansado de sofrer tanto preconceito por ter uma doença pela qual ele não escolheu e até então acredita que a tem por problemas puramente de ordem psicossocial e de caráter!
Obesidade, eu trato com respeito!
Dra Milene Moehlecke
Médica Endocrinologista
CREMERS 33068 :: RQE 25181
Obesidade e Asma – qual a relação entre estas doenças?
A obesidade vem sendo associada a um maior risco de asma tanto em crianças quanto em adultos desde a década de 80 quando os primeiros estudos mostraram uma relação entre ambas.
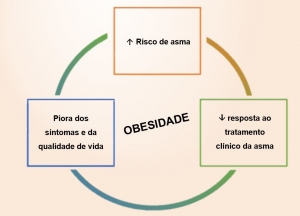
Pacientes com asma que desenvolvem obesidade apresentam mais sintomas, crises mais frequentes, inclusive com maior necessidade de hospitalização, e menor resposta terapêutica para controle da asma, resultando em piora da qualidade de vida. Além disso, a asma não controlada pode predispor ao ganho de peso por promoção ao sedentarismo e pela maior frequência de uso de corticoide para controle da doença.
Conforme uma revisão publicada em 2007 com mais de 330.000 indivíduos avaliados, o risco de asma foi progressivamente maior conforme o excesso de peso. Indivíduos com sobrepeso apresentaram um risco 50% maior e entre aqueles com obesidade 90% maior de desenvolver asma quando comparados àqueles com peso normal.
Mas quais os mecanismos envolvidos nesta relação entre excesso de peso e asma?
A obesidade, por ser uma doença associada a um estado de maior inflamação sistêmica, contribui para o aumento da inflamação das vias aéreas, mecanismo descrito na asma.
Além disso, o excesso de tecido adiposo localizado no tórax e abdome, limita a expansibilidade pulmonar, ocasionando redução do volume pulmonar, da capacidade pulmonar total, aumento do broncoespasmo (hiper-reatividade das vias aéreas), maior rigidez pulmonar e piora da relação ventilação-perfusão pulmonar.
Além destes mecanismos, é possível que comorbidades frequentemente associadas à obesidade, como o refluxo gastroesofágico e a apneia do sono, possam exacerbar ou dificultar o controle da asma.
Em relação ao manejo de pacientes com a associação asma - obesidade, uma perda modesta de 5 a 10% do peso corporal é suficiente para induzir melhora dos sintomas e da qualidade de vida dos pacientes asmáticos.
Estudos em pacientes submetidos à cirurgia bariátrica mostram uma redução significativa na taxa de exacerbações da asma, podendo chegar a 60% de redução após perdas maiores de peso. Esta redução está relacionada aos efeitos na mecânica pulmonar e reatividade das vias aéreas ocasionada pela redução da gordura localizada. É provável também que, como a obesidade está associada a piores desfechos relacionados a infecções virais e bacterianas, como pneumonia bacteriana e influenza, e à resposta prejudicada à vacinação contra influenza, uma perda significativa de peso possa reduzir o risco de certas infecções que precipitam as exacerbações da asma.
Em resumo, a obesidade pode coexistir em indivíduos com asma, a asma pode predispor à obesidade e a obesidade pode piorar o curso clínico da asma. A maioria dos estudos sugere que o desenvolvimento de obesidade em indivíduos com asma modifica a evolução da doença, aumentando a sua gravidade e reduzindo a resposta ao tratamento.
IMC (kg/m²) = índice de massa corporal = peso (kg) pelo quadrado da altura (m)
- IMC entre 25 a 29,9 kg/m² à sobrepeso
- IMC maior ou igual a 30 kg/m² à obesidade
Referências
1. Obesity and asthma: beyond TH2 inflammation. Metabolism Clinical and Experimental. 2015 (64): 172–81.
2. Obesity and asthma. J Allergy Clin Immunol. 2018;141(4):1169.
3. Overweight, obesity, and incidente asthma: a meta-analisys of prospective epidemiologic studies. Am J Respir Crit Care Med. 2007 Apr 1;175(7):661-6.
4. Risk of an asthma exacerbation after bariatric surgery in adults. J Allergy Clin Immunol. 2015 Aug;136(2):288-94.
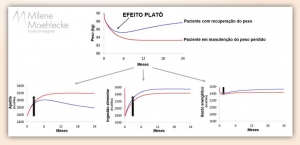
Efeito platô – você já ouviu falar?
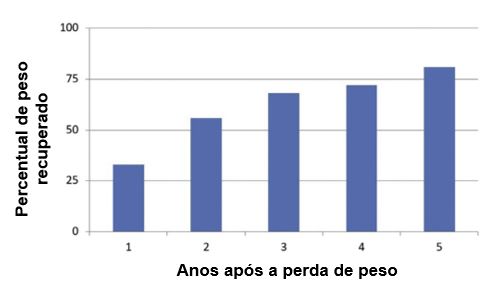
Uma perda de peso significativa é possível com várias modalidades de tratamento, mas a manutenção desta perda no longo prazo é desafiadora e a recuperação do peso infelizmente é comum.
Conforme uma revisão incluindo 29 estudos sobre a manutenção do peso, mais da metade do peso perdido foi recuperado em 2 anos e mais de 80% em 5 anos, conforme a figura a seguir.
À medida em que o indivíduo começa a perder peso nos primeiros meses de tratamento uma série de mudanças fisiológicas e adaptativas são desencadeadas por este emagrecimento.
Estas mudanças, tanto hormonais quanto metabólicas e de apetite, limitam a continuidade da perda de peso após os primeiros 4 a 6 meses do início do tratamento.
O efeito platô, de forma bastante simplificada, corresponde à menor perda de peso desde o início do tratamento, com duração variável entre os pacientes.
O aumento do apetite parece desempenhar uma função mais importante para explicar o efeito platô do que a redução do metabolismo energético.
Estima-se que para cada kg de peso perdido, ocorra uma redução de 20 a 30 kcal/dia no metabolismo e um aumento no apetite de aproximadamente 100 kcal/dia em relação ao início do tratamento.
O aumento exponencial na ingestão alimentar é o fator primário que limita a perda de peso dentro do primeiro ano.
A figura acima é um modelo matemático proposto para explicar as mudanças descritas durante o efeito platô entre pacientes que apresentaram recuperação do peso (linha azul) e aqueles que mantiveram a perda de peso (linha vermelha).
Em contraste a uma queda de ~200 kcal/dia no gasto calórico durante o platô, o apetite aumenta em 400 a 600 kcal/dia e a ingestão alimentar aumenta em 600 a 700 kcal/dia desde o início da intervenção.
Estes achados contrastam com os relatos dos pacientes de comerem aproximadamente a mesma quantidade de comida do início do tratamento após o início do platô de peso. Embora eles acreditem realmente que estejam aderindo à dieta e comendo a mesma quantidade de comida, a sensação de fome aumenta e, como a regulação do apetite ocorre em regiões do cérebro abaixo do nível de consciência do paciente, a sua percepção sobre o tamanho das porções fica prejudicada.
E essa tendência progressiva a maior ingestão alimentar pode ser difícil de ser identificada em registros alimentares, devido às grandes flutuações, em torno de 20% a 30%, na ingestão de calorias ao longo dos dias.
Além disso, é necessário um esforço constante do paciente para evitar excessos na ingestão alimentar em decorrência do aumento do apetite que ocorre proporcionalmente ao peso perdido.
Apesar dessas mudanças fisiológicas conhecidas, a resposta típica do paciente é a de culpar-se e de pessoas próximas é a de julgar e criticar, atribuindo o insucesso a problemas de cunho psicológico e/ou de caráter, como falta de força de vontade, de persistência, preguiça, sentimentos que muitas vezes são reforçados pelos próprios profissionais de saúde.
Infelizmente, as tentativas prévias fracassadas contribuem para o menor percentual de pessoas com obesidade procurando ajuda novamente para perda de peso.
Por isso, é importante ressaltar que o grau de perda de peso não deve ser o único parâmetro na avaliação de sucesso do tratamento da obesidade.
Cabe à equipe com expertise no tratamento desta doença apoiar e encorajar os pacientes a manter as mudanças na alimentação e na prática de exercícios físicos, pois estas impactarão em sua qualidade de vida e em diversos fatores associados à saúde em geral, mesmo na ausência de perdas de peso mais significativas.
Referências:
1. Long-term weight-loss maintenance: a metaanalysis of US studies. Am J Clin Nutr 2001;74(5):579–84
2. Maintenance of Lost Weigh t and Long -Te rm Management of Obesity. Med Clin N Am 102 (2018) 183–197
Mudanças no metabolismo induzidas pela perda de peso
Um dos principais efeitos do emagrecimento é a redução do metabolismo basal
Um dos principais efeitos da perda de peso, seja ela induzida por dieta, exercício ou cirurgia, é a redução do metabolismo basal ou taxa metabólica de repouso que representa a quantidade mínima de energia necessária para manutenção das atividades vitais do organismo em repouso.
O metabolismo basal corresponde a aproximadamente 2/3 do gasto calórico diário de um indivíduo e pode variar conforme a idade, existindo uma redução aproximada de 1% a cada década de vida, o sexo, sendo maior em homens do que em mulheres, e principalmente conforme a quantidade de massa muscular de um indivíduo.
Os demais componentes do nosso gasto calórico diário referem-se à energia gasta para a digestão dos alimentos, também conhecida como termogênese relacionada à dieta, e ao gasto calórico relacionado ao exercício, conforme didaticamente ilustrado na figura abaixo, com os percentuais correspondentes de cada componente.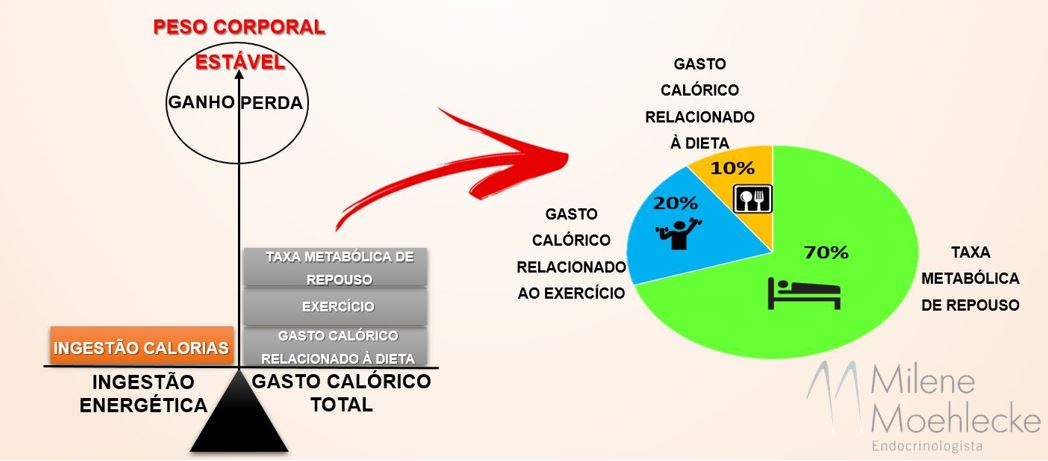
Um estudo interessante demonstrou que a manutenção de um peso 10% abaixo do peso inicial resultou em uma redução de 8 kcal para cada kg perdido no metabolismo basal. Isto significa que um indivíduo que pesava inicialmente 100 kg e conseguiu reduzir o seu peso para 90 kg (redução de 10% do peso inicial) apresenta uma redução aproximada de 80 kcal no seu metabolismo basal.
Este declínio no metabolismo descrito em indivíduos submetidos a tratamentos para perda de peso favorece a recuperação do peso, sobretudo porque permanece suprimido no longo prazo, mesmo após o término da intervenção para perda de peso.
E porque este declínio ocorre? Bom, quando começamos a reduzir o peso, uma série de adaptações hormonais e metabólicas são ativadas numa tentativa de "proteger" o organismo de um estado de privação importante de comida. Mudanças na composição corporal, levando a perdas significativas da massa muscular, bem como reduções importantes dos níveis de leptina, hormônio produzido pelo tecido adiposo, responsável também por modular o gasto energético contribuem para esta queda. Dessa forma, a redução do metabolismo de repouso dificulta o emagrecimento à medida em que continuamos perdendo peso.
Outro estudo bastante interessante mostrou o impacto das diferentes intervenções para perda de peso (dieta x exercício x terapia farmacológica ou cirurgia) sobre o metabolismo de repouso.
Os resultados mostraram uma redução do metabolismo de aproximadamente 15 kcal para cada kg perdido, sem diferença entre homens e mulheres, quando todas as intervenções foram analisadas conjuntamente.
Conforme mostrado na figura a seguir, quando as intervenções foram avaliadas separadamente, a dieta resultou em maior queda do metabolismo basal, de 18 kcal para cada kg de peso perdido, quando comparada a todas as demais.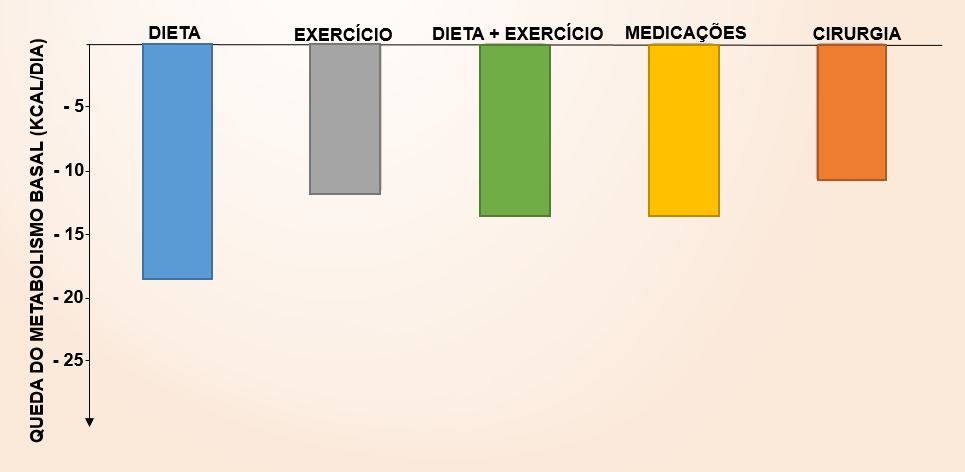
A combinação da restrição calórica associada a exercícios regulares resultou em menores reduções no metabolismo basal quando comparada à dieta isoladamente. Uma das explicações para esta diferença é a maior preservação da massa muscular induzida pelo exercício durante restrições calóricas impostas pela dieta.
Em síntese, embora o exercício isoladamente não seja uma estratégia eficaz para perda de peso, a combinação do exercício durante a perda de peso induzida pela dieta minimizará a redução do metabolismo basal, componente importante do gasto calórico total! O entendimento dessas alterações adaptativas desencadeadas pelo emagrecimento bem como o acompanhamento regular com uma equipe multidisciplinar, incluindo médico endocrinologista, nutricionista e educador físico, ajudará na obtenção de melhores resultados durante e após intervenções para a perda de peso!
Referências:
1. Relative changes in resting energy expenditure during weight loss: a systematic review. Obesity Reviews (2010) 11, 531–547.
2. Changes in energy expenditure resulting from altered body weight. N Engl J Med 1995; 332: 621–628.
Mais Lidos
-
Metformina para perda de peso em pacientes sem diabetes – o que dizem as evidências?Para pacientes com sobrepeso (IMC ≥27 kg/m²) e doenças associadas ou para aqueles com obesidade (IMC ≥30 kg/m²), as opções atualme...Mitos e Verdades sobre a Água com gásQuando o assunto é hidratação, é comum muitos questionamentos quanto ao consumo de água com gás! A água com gás é produzida a par...Whey protein pode causar acne?Suplementos à base de proteínas, especialmente os de origem animal, são muito populares entre atletas amadores e indivíduos que vi...
TAG's
![]() R. Dona Laura, 333/ 906, Moinhos de Vento - Porto Alegre/ RS |
R. Dona Laura, 333/ 906, Moinhos de Vento - Porto Alegre/ RS | ![]() (51) 99600-2233 |
(51) 99600-2233 | ![]() contato@endocrinologistamilene.med.br
contato@endocrinologistamilene.med.br