Depoimentos
Milene Moehlecke
Lisdexanfetamina (Venvanse®) para o Transtorno de Compulsão Alimentar
Ao contrário do que muita gente imagina, comer esporadicamente uma quantidade maior de determinado alimento porque está gostoso não representa um episódio compulsivo. O transtorno de compulsão alimentar (TCA) é caracterizado pela ingestão de uma quantidade de comida muito maior do que a maioria das pessoas conseguiria consumir em um período limitado de tempo (1 a 2 horas), acompanhado da sensação de perda de controle, com padrão recorrente (pelo menos uma vez por semana por pelo menos 3 meses), na ausência de comportamentos compensatórios (indução de vômitos ou jejum prolongado), seguido por sentimentos que variam entre culpa, arrependimento e raiva pelo ocorrido.
Trata-se de um distúrbio psiquiátrico que acomete cerca de 2% da população adulta chegando a 30% entre pacientes com obesidade!
A psicoterapia, especialmente a terapia cognitivo-comportamental, permanece como o tratamento de referência para este tipo de transtorno.
Em relação ao tratamento farmacológico, a única droga aprovada pela ANVISA até o momento é o dimesilato de lisdexanfetamina (Venvanse®), agente psicoestimulante do sistema nervoso central (SNC) aprovado apenas para casos de TCA moderado a grave, isto é, indivíduos que apresentam 4 ou mais episódios de compulsão por semana. Esta medicação não é aprovada para tratamento da obesidade sem TCA!
Esta medicação atua nos centros de recompensa do SNC, reduzindo a frequência e a intensidade dos episódios de compulsão.
Apresenta menor potencial de abuso e uso recreacional pela demora para o aparecimento do efeito estimulante em relação a outras anfetaminas.
Apesar de sua eficácia na redução dos episódios de comer compulsivo, apresenta efeitos adversos sérios, piora de quadros psiquiátricos prévios, agressividade, agitação, insônia, convulsões, efeitos cardiovasculares, dentre outros.
Por isso, seu uso não pode ser banalizado e sua prescrição deve ficar limitada a um grupo muito específico de pacientes por profissionais com experiência no tratamento deste tipo de distúrbio.
Referências:
1. Meta-analysis of the effectiveness of psychological and pharmacological treatments for binge eating disorder. Int J Eat Disord. 2010;43(3):205.
2. Binge-Eating Disorder in Adults: A Systematic Review and Meta-analysis Ann Intern Med. 2016;165(6):409. Epub 2016 Jun 28.
3. Pharmacotherapeutic strategies for treating binge eating disorder. Evidence from clinical trials and implications for clinical practice. Expert Opin Pharmacother. 2019 Apr;20(6):679-690
16-05-2019
O estímulo visual desempenha um papel importante na ativação da vontade de comer. Portanto, evite passar por locais no mercado sabidamente repleto de alimentos pouco saudáveis. Além disso, ter um planejamento é fundamental durante o processo de perda e manutenção do peso.
Portanto, faça uma lista de compras e evite ir ao mercado antes das refeições, pois a fome aumenta nossa probabilidade de fazer escolhas menos saudáveis.
Preferências alimentares
Nascemos com uma predisposição genética a determinados sabores, sobretudo o doce, o que pode ser um fator de risco para o consumo excessivo e desenvolvimento de obesidade em ambientes de fácil acesso a alimentos densamente calóricos e altamente palatáveis, como guloseimas, doces e ultraprocessados em geral.
Esta preferência naturalmente herdada por alimentos de sabor doce pode ser interpretada como uma adaptação do organismo a períodos de maior escassez de alimentos ocorrida há milhões de anos para sobrevivência da espécie. Entretanto, nos dias atuais, esse mecanismo adaptativo pode contribuir para uma alimentação pouco saudável e ganho de peso.
Felizmente, diversos estudos têm mostrado que o desenvolvimento do nosso paladar é maleável, ou seja, nosso cérebro é capaz de se remodelar de acordo com as experiências vivenciadas, o que possibilita uma constante adaptação e aprendizagem ao longo da vida.
Quanto mais precoce for a introdução a alimentos saudáveis, maior a aceitabilidade da criança durante a infância e adolescência, podendo-se também modificar as preferências alimentares de acordo com a exposição repetida a determinados alimentos sob diversas preparações e sob diversos contextos.
Em adultos as evidências sobre este tema são menores, mas alguns trabalhos mostram mudanças na plasticidade com maior aceitação de novos alimentos após modificações importantes na rotina alimentar.
Portanto, apesar de as nossas preferências geneticamente herdadas por doces e a nossa maior rejeição inicial a sabores azedo (presente em frutas cítricas por exemplo) e amargo (presente em algumas verduras e legumes), o ambiente mostra-se capaz de influenciar e modificar as nossas escolhas. Por isso, o engajamento de toda a família é importante no processo de aquisição de hábitos saudáveis!
Referências
1. Development of Learned Flavor Preferences. Dev Psychobiol 48: 380–388, 2006.
2. The importance of exposure for healthy eating in childhood: a review. J Hum Nutr Diet 2007; 20: 294–301
Estratégias para maior controle do peso no longo prazo
O desenvolvimento de estratégias e habilidades comportamentais em relação ao controle do peso aumentam a chance de sucesso no longo prazo.
Uma destas estratégias é o reforço constante dos resultados obtidos com o tratamento pois os pacientes tendem a se concentrar no que não conseguiram, em vez daquilo que já foi obtido.
Nesse sentido, ao contrário da fase de perda de peso, durante a qual a recompensa externa é mais óbvia e imediata, a fase de manutenção tem menos dessas recompensas explícitas e a motivação para manter os resultados obtidos acaba sendo um desafio.
Por isso, é importante registrar e retomar todas as mudanças positivas ocorridas desde o início do tratamento.
Alguns aspectos incluem melhora do condicionamento físico, da mobilidade, das dores articulares, nível de energia, da auto-estima e do bem-estar geral, além da melhora em relação às medidas clínicas objetivas de saúde como a queda da pressão arterial, redução da glicemia e dos níveis de colesterol.
Além disso, fotografias mostrando as mudanças corporais durante todas as fases do processo de emagrecimento auxiliam na motivação e manutenção dos novos hábitos.
Referência
Med Clin North Am. 2018 January; 102(1): 183–197
09-05-19
Pacientes com hipotireoidismo não tratado apresentam um acúmulo de ácido hialurônico e outras glicosaminoglicanas na pele, o que acarreta uma retenção hídrica generalizada. Em decorrência do excesso destas substâncias, pacientes com hipotireoidismo podem apresentar um ganho discreto de peso, geralmente não superior a 2 – 3 kg, correspondente à retenção hídrica (edema ou inchaço).
Portanto, ter hipotireoidismo pode sim levar a um (discreto) ganho de peso. Entretanto, pacientes em tratamento adequado para o hipotireoidismo não apresentam maior dificuldade na perda de peso por serem portadores desta condição.
03-05-2019
Como manter o peso no longo prazo?
O maior grupo de pesquisa de indivíduos que conseguiram perder e manter o peso foi criado em 1994 na Universidade de Colorado / EUA. O objetivo deste grupo é identificar e investigar as características de indivíduos que obtiveram sucesso na perda de peso no longo prazo. Até o momento, mais de 10.000 indivíduos estão sendo analisados, com uma média de perda de 30 kg e manutenção desta perda por aproximadamente 5 anos. Quase dois terços destes indivíduos referiram redução do tempo em frente à TV para menos do que 10 horas por semana!
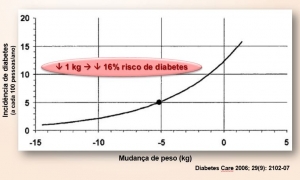
Impacto de diferentes intervenções para prevenção do diabetes
Um dos maiores estudos sobre medidas para prevenção do diabetes, o Diabetes Prevention Program, mostrou uma redução de 58% no risco de diabetes com mudanças no estilo de vida durante aproximadamente 3 anos de acompanhamento.
As metas para as intervenções no estilo de vida foram:

Quando cada meta foi avaliada individualmente, a perda de peso foi o principal preditor de redução na incidência de diabetes: para cada 1 kg de perda de peso, houve uma redução de 16% no risco de diabetes, conforme ilustrado na figura acima!
Entre os participantes que conseguiram atingir a meta de atividade física, a redução do risco foi de 44% durante os 3 anos de acompanhamento.
Dentre aqueles que conseguiram obter uma perda de peso superior à meta de 7%, combinada às metas de exercício e redução da gordura da dieta, a redução do risco foi superior a 90%!
Embora este trabalho seja antigo, os resultados mostram que não é necessário atingir um “determinado IMC ou peso ideal” para se obter benefícios em termos de saúde em geral. Neste estudo, indivíduos que conseguiram manter uma perda de 5 kg durante os 3 anos de acompanhamento apresentaram uma redução do risco de progressão para diabetes de 55%!
Já um aumento na atividade física, além de contribuir para a manutenção da perda de peso no longo prazo, reduz de forma independente o risco de diabetes!!
Referências:
1. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. Diabetes Prevention Program Research Group. N Engl J Med. 2002 Feb 7; 346(6):393-403.
2. Effect of weight loss with lifestyle intervention on risk of diabetes. Diabetes Care 2006; 29(9): 2102-07
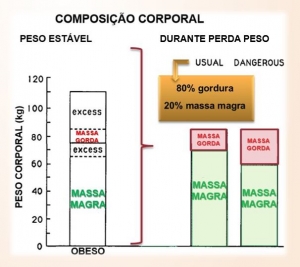
Mudanças na composição corporal durante a perda de peso
Indivíduos com obesidade apresentam tanto um excesso de tecido adiposo (massa de gordura) quanto de massa muscular em relação àqueles com peso normal, como exposto na figura acima.
Portanto, durante o processo de emagrecimento, é esperado que ocorra uma perda de ambos, gordura e músculo.
Entretanto, perda de grandes quantidades de massa muscular em relação à de gordura podem comprometer a manutenção do novo peso tendo em vista a íntima relação do músculo com o metabolismo basal, principal componente do gasto calórico diário.
Dessa forma, a proporção considerada adequada durante a fase de emagrecimento é de 70 a 80% da perda de peso como gordura e 20 a 30% como massa muscular.
A realização de uma dieta restritiva isoladamente pode acentuar essa perda de massa muscular, comprometendo a manutenção dos resultados no médio e longo prazo.
Já uma dieta hipocalórica com uma ingestão adequada, mas não excessiva, de proteína combinada à realização regular de exercícios, sobretudo os de força como a musculação, contribuem para a maior preservação da massa muscular, além de melhorar a força durante esta fase de perda de peso!!
Referência
Adv Nutr 2017;8:511–9
Vacinação no paciente com diabetes
Pacientes com diabetes podem apresentar alterações no sistema imunológico com maior risco de complicações, hospitalizações e mortalidade após uma infecção por influenza (gripe) e pneumococo.
Considerando que a gripe é uma doença infecciosa, transmissível e evitável, recomenda-se que todos os pacientes com diabetes sejam vacinados contra o vírus influenza anualmente durante o outono. Este ano o período de vacinação será entre 22 de abril a 31 de maio!
Importante ressaltar que esta vacina é feita com vírus inativado, não causando gripe ou outras doenças respiratórias. Além disso, não existem níveis glicêmicos que contra-indiquem a vacina!
Outra vacina fortemente recomendada é contra o pneumococo (Streptococcus pneumoniae), bactéria causadora de pneumonia, meningite, otite e infecção generalizada.
Pacientes com diabetes são mais suscetíveis às formas graves da infecção pelo pneumococo e estão em risco de complicações por esta infecção, especialmente aqueles com mais de 65 anos, com doença cardiovascular, pulmonar e renal.
Atualmente existem 2 vacinas disponíveis contra o pneumococo: vacina conjugada pneumocócica 13-valente (PCV13) e a vacina pneumocócica polissacarídica 23-valente (PPSV23).
A PPSV23 é recomendada para todos os pacientes com diabetes entre os 19 aos 64 anos, com reforço a cada 5 anos.
Já para aqueles com mais de 65 anos, além da vacina PPSV23, é recomendada uma dose única da PCV13.
Ambas as vacinas (PPSV23 e PCV13) podem ser administradas simultaneamente com outras vacinas, por meio de uma injeção separada em outro sítio anatômico, sem aumento dos efeitos colaterais ou diminuição da eficácia.
Por fim, o Ministério da Saúde disponibiliza GRATUITAMENTE a vacina contra a gripe (influenza) e contra o pneumococo (PPSV23) para pacientes de risco, como aqueles com diabetes.
Referência
1. Diretrizes da Sociedade Brasileira de Diabetes 2017-2018
2. http://portalms.saude.gov.br/saude-de-a-z/vacinacao/calendario-vacinacao
Pré-requisitos de um médico para tratar obesidade
É de conhecimento geral que a obesidade é uma doença complexa que se manifesta em indivíduos geneticamente predispostos expostos a fatores ambientais, dentre os quais destacam-se uma alimentação nutricionalmente desequilibrada associada a hábitos de vida sedentários.
De caráter crônico com tendência a recidivas ao longo do tempo, a obesidade ainda hoje apresenta muitas lacunas no conhecimento em relação ao seu surgimento, história natural e tratamento.
Por isso, os indivíduos acometidos, infelizmente, sofrem tanto pela doença em si e todas as complicações associadas ao excesso de adiposidade como também pelos estigmas e preconceitos vinculados à obesidade.
Dessa forma, o médico que se propõe a atender pacientes com esta doença deve ter ética e conhecimento aprofundado sobre a sua patogênese para que não iluda o paciente com falsas promessas do tipo: “cura da obesidade”, “método infalível”.
O médico deve ter conhecimento adequado sobre os princípios da dietoterapia para que não seja ludibriado pelos modismos do momento.
Deve conhecer o mecanismo de ação, o efeito esperado e também os indesejáveis com os fármacos disponíveis para tratamento da obesidade.
Deve igualmente ter tempo suficiente para ouvir todos os anseios, dificuldades e expectativas do paciente em relação à sua doença e ao seu tratamento.
O médico, por fim, deve ter, acima de tudo, respeito e empatia pelo doente que muitas vezes chega à consulta desacreditado no tratamento, cansado de sofrer tanto preconceito por ter uma doença pela qual ele não escolheu e até então acredita que a tem por problemas puramente de ordem psicossocial e de caráter!
Obesidade, eu trato com respeito!
Dra Milene Moehlecke
Médica Endocrinologista
CREMERS 33068 :: RQE 25181
![]() R. Dona Laura, 333/ 906, Moinhos de Vento - Porto Alegre/ RS |
R. Dona Laura, 333/ 906, Moinhos de Vento - Porto Alegre/ RS | ![]() (51) 99600-2233 |
(51) 99600-2233 | ![]() contato@endocrinologistamilene.med.br
contato@endocrinologistamilene.med.br