Depoimentos
Consumo de café e o fígado
Doença hepática gordurosa não alcoólica, popularmente conhecida como "gordura no fígado", representa a doença hepática mais comum no mundo.
Aproximadamente 25% da população apresenta esta condição, podendo chegar a 50% em pacientes com diabetes tipo 2 e a 90% naqueles com obesidade. Pacientes com doença hepática gordurosa não alcoólica estão em maior risco de progressão para as formas graves da doença e também o câncer de fígado.
Seu surgimento está intimamente relacionado a um padrão de dieta ocidental, representada pelo consumo de alimentos pobres em fibras e ricos em carboidratos refinados, ultraprocessados, laticínios integrais, refrigerantes e carne vermelha.
Por outro lado, a adoção da dieta Mediterrânea, que consiste no consumo regular de frutas e vegetais, grãos, carboidratos integrais, oleaginosas, azeite de oliva e peixe tem mostrado efeito protetor sobre todos os estágios da doença hepática gordurosa não alcoólica, incluindo redução do risco de cirrose e câncer de fígado.
Além da adoção da dieta Mediterrânea, diversos estudos têm demonstrado que o consumo de café filtrado (e não o espresso) também apresenta efeito hepato-protetor! Essa diferença entre o benefício visto com café filtrado mas não com o espresso provavelmente decorra do fato de o café espresso conter maior quantidade de sacarose, um açúcar que é quebrado em glicose e frutose, sendo a frutose em excesso associada à fibrose hepática.
Interessante também que outras bebidas cafeinadas, como chá verde ou preto, não demonstraram o mesmo benefício visto com o café. É provável que os mais de 100 compostos presentes no café atuem em sinergismo para fornecer estes benefícios descritos sobre o fígado!
Portanto, o consumo regular de 2 a 3 xícaras de café filtrado por dia deve ser encorajado em pacientes em risco de ou já com doença hepática instalada!!
Dra Milene Moehlecke
Endocrinologista e Metabologista
CRM-RS 33068 RQE 25181
Prevenção do diabetes tipo 2 - qual a melhor estratégia?
Conforme o Diabetes Prevention Program, um dos maiores estudos sobre este tema, houve uma redução de 58% no risco de diabetes tipo 2 nos pacientes que realizaram mudanças no seu estilo de vida em relação a uma redução de 30% no grupo de pacientes que recebeu metformina, uma medicação utilizada para controle da glicemia, durante aproximadamente 3 anos de acompanhamento.
As intervenções no estilo de vida tinham como objetivo:
- redução de 7% do peso inicial
- manter pelo menos 150 minutos de atividade física moderada
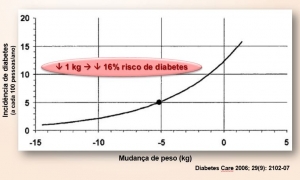
Quando cada meta foi avaliada individualmente, a perda de peso foi o principal preditor de redução na incidência de diabetes: para cada 1 kg de perda de peso, houve uma redução de 16% no risco de diabetes, conforme ilustrado na figura acima!
Dentre aqueles que conseguiram obter uma perda de peso superior a 7% combinada à meta de exercícios, a redução do risco foi superior a 90%!
Estes resultados reforçam o conceito de que não é necessário atingir um “determinado IMC ou peso ideal” para se obter benefícios em termos de saúde em geral. Neste estudo, indivíduos que conseguiram manter uma perda de 5 kg durante os 3 anos de acompanhamento apresentaram uma redução do risco de progressão para diabetes de 55%!
Já a prática regular de uma atividade física, além de contribuir para a manutenção de um menor peso no longo prazo, reduz o risco de diabetes independentemente da perda de peso!!
Diabetes tipo 2: doença com potencial de cura?
Desde meados da década de 90, tem-se postulado que o diabetes tipo 2, doença até então considerada crônica e de curso progressivo, poderia ser revertida após a cirurgia bariátrica, hipótese levantada pelo cirurgião americano, Dr. Walter Pories, em seu artigo intitulado: “Who would have though it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus” que mostrou melhora glicêmica significativa ou remissão da doença em 83% dos pacientes submetidos ao procedimento.
Define-se remissão do diabetes como a obtenção de níveis glicêmicos que não preenchem critérios para diabetes, na ausência de terapia farmacológica e com duração superior a 1 ano. Ainda, a remissão pode ser parcial, quando os níveis de hemoglobina glicada* (A1c) são inferiores a 6,5% e a glicemia de jejum entre 100 a 125 mg/dl e completa quando ocorre restauração à normoglicemia (A1c inferior a 5,7% e glicemia de jejum abaixo de 100 mg/dl).
Conforme metanálise publicada em 2009, com inclusão de 621 estudos e aproximadamente 5000 pacientes com diabetes tipo 2, 80% dos pacientes obtiveram remissão completa da doença após a realização do bypass gástrico, tipo de cirurgia bariátrica mais comumente realizado.
Mais recentemente, no trial Diabetes Remission Clinical Trial (DiRECT), estudo desenvolvido para avaliar o efeito da perda de peso sobre as taxas de remissão do diabetes em indivíduos com menos de 6 anos de doença, dos 149 pacientes que receberam uma dieta hipocalórica, 46% alcançaram remissão em 1 ano, chegando a 86% entre aqueles com perda de peso igual ou superior a 15 kg!
Em março deste ano, foram publicados os resultados do seguimento deste estudo sobre o efeito da perda e manutenção do peso e a durabilidade da remissão do diabetes. Aproximadamente um terço dos pacientes mantiveram-se em remissão ao final de 2 anos e, dentre aqueles com perda igual ou superior a 15 kg, a taxa foi de 70%. Os resultados do DiRECT demonstram que o diabetes tipo 2 é uma doença potencialmente reversível e que a chance de remissão aumenta proporcionalmente à perda de peso obtida. Da mesma forma, a reversibilidade da doença está intimamente relacionada à manutenção do peso perdido no médio e longo prazo.
O mecanismo associado à melhora glicêmica obtida com a restrição calórica parece estar relacionado à redução da deposição de gordura ectópica no fígado e no pâncreas, levando à redução da resistência à ação da insulina no fígado e à reversão da disfunção das células beta-pancreáticas, mecanismos envolvidos no surgimento do diabetes tipo 2 em indivíduos geneticamente predispostos.
Portanto, indivíduos com diagnóstico recente de diabetes tipo 2, usualmente com duração inferior a 6 a 8 anos, apresentam elevada probabilidade de remissão da doença se submetidos a um programa de perda e manutenção do peso.
*Hemoglobina glicada (A1c) – corresponde à média da glicemia séria dos últimos 3 meses
Referências
1. How do we define cure of diabetes? Diabetes Care. 2009 Nov; 32(11):2133-5.
2. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet 2018; 391: 541–51
3. Durability of a primary care-led weight management intervention for remission of type 2 diabetes: 2-year results of the DiRECT open-label, cluster-randomised trial. Lancet Diabetes Endocrinol. 2019 May;7(5):344-355.
Impacto de diferentes intervenções para prevenção do diabetes
Um dos maiores estudos sobre medidas para prevenção do diabetes, o Diabetes Prevention Program, mostrou uma redução de 58% no risco de diabetes com mudanças no estilo de vida durante aproximadamente 3 anos de acompanhamento.
As metas para as intervenções no estilo de vida foram:

Quando cada meta foi avaliada individualmente, a perda de peso foi o principal preditor de redução na incidência de diabetes: para cada 1 kg de perda de peso, houve uma redução de 16% no risco de diabetes, conforme ilustrado na figura acima!
Entre os participantes que conseguiram atingir a meta de atividade física, a redução do risco foi de 44% durante os 3 anos de acompanhamento.
Dentre aqueles que conseguiram obter uma perda de peso superior à meta de 7%, combinada às metas de exercício e redução da gordura da dieta, a redução do risco foi superior a 90%!
Embora este trabalho seja antigo, os resultados mostram que não é necessário atingir um “determinado IMC ou peso ideal” para se obter benefícios em termos de saúde em geral. Neste estudo, indivíduos que conseguiram manter uma perda de 5 kg durante os 3 anos de acompanhamento apresentaram uma redução do risco de progressão para diabetes de 55%!
Já um aumento na atividade física, além de contribuir para a manutenção da perda de peso no longo prazo, reduz de forma independente o risco de diabetes!!
Referências:
1. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. Diabetes Prevention Program Research Group. N Engl J Med. 2002 Feb 7; 346(6):393-403.
2. Effect of weight loss with lifestyle intervention on risk of diabetes. Diabetes Care 2006; 29(9): 2102-07
Vacinação no paciente com diabetes
Pacientes com diabetes podem apresentar alterações no sistema imunológico com maior risco de complicações, hospitalizações e mortalidade após uma infecção por influenza (gripe) e pneumococo.
Considerando que a gripe é uma doença infecciosa, transmissível e evitável, recomenda-se que todos os pacientes com diabetes sejam vacinados contra o vírus influenza anualmente durante o outono. Este ano o período de vacinação será entre 22 de abril a 31 de maio!
Importante ressaltar que esta vacina é feita com vírus inativado, não causando gripe ou outras doenças respiratórias. Além disso, não existem níveis glicêmicos que contra-indiquem a vacina!
Outra vacina fortemente recomendada é contra o pneumococo (Streptococcus pneumoniae), bactéria causadora de pneumonia, meningite, otite e infecção generalizada.
Pacientes com diabetes são mais suscetíveis às formas graves da infecção pelo pneumococo e estão em risco de complicações por esta infecção, especialmente aqueles com mais de 65 anos, com doença cardiovascular, pulmonar e renal.
Atualmente existem 2 vacinas disponíveis contra o pneumococo: vacina conjugada pneumocócica 13-valente (PCV13) e a vacina pneumocócica polissacarídica 23-valente (PPSV23).
A PPSV23 é recomendada para todos os pacientes com diabetes entre os 19 aos 64 anos, com reforço a cada 5 anos.
Já para aqueles com mais de 65 anos, além da vacina PPSV23, é recomendada uma dose única da PCV13.
Ambas as vacinas (PPSV23 e PCV13) podem ser administradas simultaneamente com outras vacinas, por meio de uma injeção separada em outro sítio anatômico, sem aumento dos efeitos colaterais ou diminuição da eficácia.
Por fim, o Ministério da Saúde disponibiliza GRATUITAMENTE a vacina contra a gripe (influenza) e contra o pneumococo (PPSV23) para pacientes de risco, como aqueles com diabetes.
Referência
1. Diretrizes da Sociedade Brasileira de Diabetes 2017-2018
2. http://portalms.saude.gov.br/saude-de-a-z/vacinacao/calendario-vacinacao
![]() R. Dona Laura, 333/ 906, Moinhos de Vento - Porto Alegre/ RS |
R. Dona Laura, 333/ 906, Moinhos de Vento - Porto Alegre/ RS | ![]() (51) 99600-2233 |
(51) 99600-2233 | ![]() contato@endocrinologistamilene.med.br
contato@endocrinologistamilene.med.br